پیوند کلیه در ایران : راهنمای کامل نحوه انجام و عوارض احتمالی
پیوند کلیه در ایران یکی از روشهای پیشرفته درمان نارسایی کلیه است که توسط متخصصان با تجربه و در بیمارستانهای مجهز انجام میشود. این عمل شامل دریافت یک کلیه سالم از یک اهداکننده و جایگزینی آن با کلیه بیمار است. در حالی که این روش بسیاری از بیماران را به زندگی سالم بازمیگرداند، ممکن است عوارض احتمالی مانند رد پیوند یا عفونت رخ دهد که نیاز به مراقبتهای دقیق پس از عمل دارد. با این حال، ایران به عنوان یکی از کشورهای پیشرو در زمینه پیوند کلیه، با ارائه امکانات پیشرفته پزشکی و تیمهای تخصصی، نتایج موفقیتآمیزی در این زمینه دارد.
چرا عمل پیوند کلیه انجام می شود؟
عمل پیوند کلیه زمانی انجام میشود که کلیههای بیمار به دلیل نارسایی کلیوی یا بیماریهای شدید دیگر قادر به انجام وظایف خود نباشند. در این شرایط، جراحی کلیه بهترین گزینه برای بهبود کیفیت زندگی و بازگشت به عملکرد طبیعی بدن است. این عمل، با جایگزین کردن کلیه آسیبدیده با یک کلیه سالم، به بیمار کمک میکند تا از دیالیز رهایی یابد و به زندگی عادی بازگردد.
پیوند کلیه بهتر است یا دیالیز: مقایسه دیالیز و جراحی کلیه
در مقایسه بین پیوند کلیه و دیالیز، هر دو روش برای درمان نارسایی کلیوی استفاده میشوند، اما پیوند کلیه معمولاً کیفیت زندگی بهتری برای بیماران فراهم میکند. در حالی که دیالیز به طور مداوم برای تصفیه خون انجام میشود و نیاز به جلسات مکرر دارد، پیوند کلیه به بیمار اجازه میدهد بدون نیاز به دیالیز به زندگی عادی خود بازگردد. با این حال، پیوند کلیه نیازمند جراحی و مصرف داروهای سرکوبکننده ایمنی است که ممکن است عوارض جانبی داشته باشد. انتخاب بین این دو روش بستگی به شرایط پزشکی و اولویتهای شخصی بیمار دارد.
پیوند کلیه در ایران تا چه سنی انجام می شود؟
پیوند کلیه در ایران معمولاً برای بیماران در هر سنی انجام میشود، اما تصمیم نهایی برای انجام این عمل به شرایط جسمانی بیمار و ارزیابی پزشکان بستگی دارد. در افراد مسنتر، پزشکان معمولاً بر اساس سلامت عمومی بدن، وضعیت قلب و عروق، و دیگر فاکتورهای مرتبط تصمیم میگیرند. در مواردی که فرد از نظر جسمانی توانایی تحمل جراحی را دارد، حتی در سنین بالاتر نیز جراحی کلیه میتواند انجام شود.
چه کسانی نمی توانند پیوند کلیه کنند؟
برخی افراد به دلیل شرایط خاص جسمانی نمیتوانند پیوند کلیه انجام دهند. این افراد شامل کسانی هستند که بیماریهای شدید قلبی، ریوی یا کبدی دارند، یا افرادی که دچار عفونتهای فعال مانند سل یا HIV هستند. همچنین، افرادی که به دلیل مصرف مواد مخدر یا الکل کنترلنشده یا عدم توانایی در پیروی از دستورات پزشکی پس از پیوند، ممکن است صلاحیت انجام جراحی کلیه را نداشته باشند. در نهایت، تصمیم نهایی توسط تیم پزشکی و پس از ارزیابی کامل بیمار اتخاذ میشود.
ویدیوی پیوند کلیه در ایران
ارزیابی بیمار برای پیوند کلیه

ارزیابی بیمار برای پیوند شامل بررسیهای دقیق پزشکی به منظور اطمینان از سلامت کلی بیمار و آمادگی او برای جراحی است. این ارزیابی شامل آزمایشهای خون، بررسی عملکرد قلب و ریه، تستهای مربوط به وضعیت کلیهها و سیستم ایمنی، و همچنین معاینه برای تشخیص عفونتهای فعال میشود. همچنین پزشکان به بررسی سابقه بیماریهای قبلی، وضعیت روحی و روانی بیمار، و توانایی او در پیروی از دستورات پزشکی پس از پیوند میپردازند. این مراحل به منظور اطمینان از موفقیتآمیز بودن پیوند و کاهش خطرات احتمالی انجام میشوند.
انواع پیوند کلیه در ایران
اتوگراف یا اتو ترانس پلانت
یعنی پیوند یک بافت از بدن شخص به خودش : اتوگراف یا اتو ترانس پلانت یکی از انواع پیوند کلیه در ایران است که در آن یک بافت یا عضو از بدن فرد برداشته و به قسمت دیگری از بدن خودش پیوند زده میشود. این نوع پیوند برای افرادی استفاده میشود که بخشی از بافت کلیهشان آسیب دیده است، اما بخش دیگری از کلیه سالم است و میتواند بهبود یابد. از مزایای اتوگراف این است که به دلیل استفاده از بافت خود فرد، احتمال رد پیوند بسیار پایین بوده و نیازی به مصرف داروهای سرکوبکننده ایمنی نمیباشد.
ایزوگرافت یا ایزوترانس پلانت
مثل پیوند بین 2 قلوهای تک تخمی : ایزوگرافت یا ایزوترانس پلانت نوعی از پیوند کلیه است که بین دو فرد با ترکیب ژنتیکی یکسان، مانند دوقلوهای همسان (تک تخمی)، انجام میشود. به دلیل یکسان بودن ساختار ژنتیکی در این نوع پیوند، بدن گیرنده پیوند، بافت یا کلیه جدید را به راحتی میپذیرد و نیازی به مصرف داروهای سرکوبکننده سیستم ایمنی نیست. این روش یکی از موفقترین انواع پیوندها به شمار میرود، زیرا احتمال رد پیوند بسیار کم است.
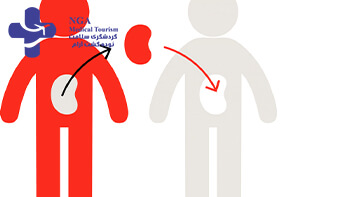
آلو گرافت یا هوموترانس پلانت
مثل پیوند کلیه بین 2 انسان : آلوگرافت یا هوموترانس پلانت نوعی از جراحی کلیه است که بین دو فرد مختلف از یک گونه (انسان) انجام میشود. در این روش، کلیه از یک اهداکننده زنده یا متوفی به گیرنده منتقل میشود. این نوع پیوند به دلیل تفاوتهای ژنتیکی بین اهداکننده و گیرنده، نیاز به مصرف داروهای سرکوبکننده ایمنی برای جلوگیری از رد پیوند دارد. با وجود این، آلوگرافت یکی از رایجترین روشهای پیوند است و میتواند به بهبود قابل توجهی در کیفیت زندگی بیماران نارسایی کلیوی منجر شود.
زینوگرافت یا هتروترانس پلانت
مثل پیوند از یک حیوان به انسان : زینوگرافت یا هتروترانس پلانت نوعی از پیوند است که در آن کلیه یا بافت از یک حیوان به انسان منتقل میشود. این روش به دلیل تفاوتهای ژنتیکی و ایمونولوژیکی بین گونههای مختلف، با چالشهای زیادی همراه است و احتمال رد پیوند بسیار بالا است. استفاده از زینوگرافت معمولاً به عنوان یک گزینه تحقیقاتی و در شرایط خاص مورد بررسی قرار میگیرد و هنوز به طور گسترده در عمل بالینی مورد استفاده قرار نمیگیرد.
پیوند کلیه در ایران چگونه انجام می شود؟/مراحل جراحی کلیه در ایران
پیوند کلیه در ایران شامل چند مرحله کلیدی است. ابتدا، بیمار برای ارزیابیهای پزشکی و آزمایشهای لازم به مرکز پیوند معرفی میشود تا تعیین شود که آیا برای پیوند مناسب است یا خیر. سپس، کلیه اهداکننده که ممکن است از یک فرد زنده یا متوفی باشد، به دقت مورد بررسی قرار میگیرد.
در مرحله بعد، جراحی کلیه تحت بیهوشی عمومی انجام میشود. طی این جراحی، کلیه جدید به بدن گیرنده پیوند داده میشود و کلیه قدیمی یا آسیبدیده ممکن است به طور کامل یا جزئی برداشته شود. پس از عمل، بیمار به بخش مراقبتهای ویژه منتقل میشود تا تحت نظارت دقیق قرار گیرد و از داروهای سرکوبکننده ایمنی برای جلوگیری از رد پیوند استفاده کند.
در نهایت، بیمار به بخش عادی منتقل شده و تحت مراقبتهای پیگیری قرار میگیرد تا اطمینان حاصل شود که پیوند به درستی عمل میکند و عوارض جانبی کنترل شده است.
عمل پیوند کلیه چه قدر طول می کشد؟
عمل پیوند کلیه معمولاً بین ۳ تا ۵ ساعت طول میکشد. مدت زمان دقیق جراحی به عواملی مانند پیچیدگی عمل، وضعیت بیمار، و تکنیکهای جراحی مورد استفاده بستگی دارد. پزشکان تلاش میکنند تا در این مدت زمان، کلیه جدید را به درستی پیوند زده و به طور کامل به بدن گیرنده متصل کنند.
مدت قرنطینه بعد از پیوند کلیه
مدت قرنطینه بعد از عمل کلیه معمولاً بین ۱ تا ۲ هفته است. در این مدت، بیمار تحت نظارت دقیق پزشکی قرار دارد تا از عملکرد صحیح کلیه پیوندی و جلوگیری از عوارض احتمالی اطمینان حاصل شود. همچنین، بیمار باید از داروهای سرکوبکننده ایمنی استفاده کند و به مراقبتهای ویژه پیروی کند تا خطر رد پیوند و عفونتها کاهش یابد.
انتظارات بیمار در عمل پیوند کلیه
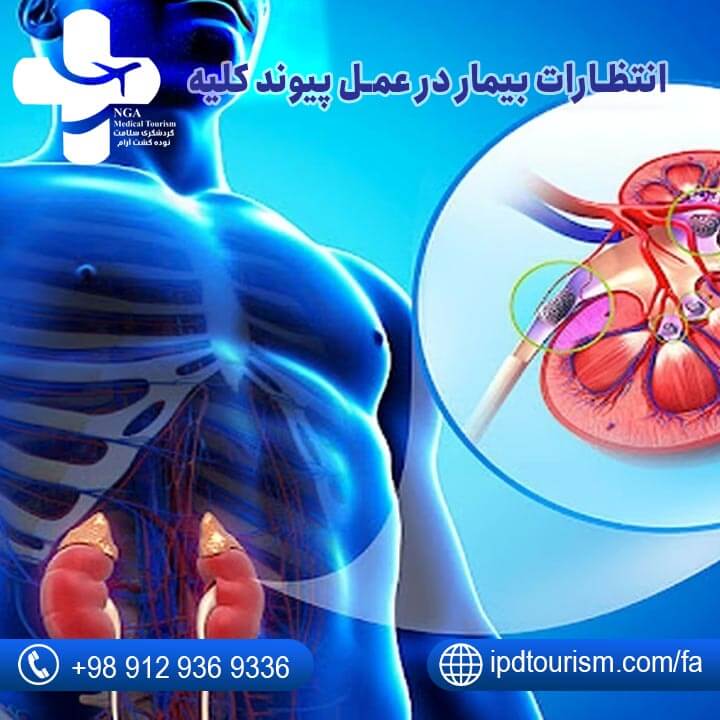
قبل از عمل جراحی کلیه، بیمار باید انتظارات خاصی داشته باشد:
۱) پیدا کردن یک عضو سازگار: شامل بررسی گروه خونی، گروه بافتی، و سازگاری کلیه اهداکننده با گیرنده است تا اطمینان حاصل شود که پیوند موفقیتآمیز خواهد بود.
۲) اهدای کلیه از فرد زنده: در بسیاری از موارد، کلیه از اهداکننده زنده که ممکن است از خانواده یا نزدیکان بیمار باشد، تأمین میشود.
۳) سالم ماندن: بیمار باید قبل از عمل به سلامتی کلی خود توجه کند و تحت ارزیابیهای پزشکی قرار گیرد تا آماده جراحی باشد.
این مراحل به اطمینان از موفقیتآمیز بودن پیوند و به حداقل رساندن خطرات بعدی کمک میکند.
شرایط لازم برای گیرندگان کلیه/ بررسی گیرنده ی پیوند کلیه
شرایط لازم برای گیرندگان کلیه شامل چندین مورد کلیدی است:
۱) سلامت عمومی: گیرنده باید از نظر عمومی سالم باشد و هیچ بیماری جدی مانند نارسایی قلبی یا عفونتهای فعال نداشته باشد.
۲) تناسب گروه خونی و بافتی: تطابق گروه خونی و بافتی بین اهداکننده و گیرنده ضروری است تا از رد پیوند جلوگیری شود.
3) ارزیابی پزشکی کامل: شامل آزمایشهای خون، بررسی عملکرد کلیههای باقیمانده، و ارزیابی وضعیت سیستم ایمنی بدن.
4) توانایی پیروی از دستورات پزشکی: گیرنده باید قادر به پیروی از رژیم دارویی و مراقبتهای پس از پیوند باشد.
این بررسیها به منظور تضمین موفقیت پیوند و کاهش عوارض احتمالی انجام میشود.
شرایط لازم برای اهداکنندگان کلیه/ ارزیابی اهدا کننده زنده کلیه
سلامت عمومی:
اهداکننده باید از نظر عمومی سالم باشد و هیچ بیماری جدی مانند دیابت، فشار خون بالا یا اختلالات کلیوی نداشته باشد.
تناسب گروه خونی و بافتی:
تطابق گروه خونی و بافتی با گیرنده ضروری است تا احتمال رد پیوند کاهش یابد.
ارزیابی پزشکی دقیق:
شامل آزمایشهای خون، بررسی عملکرد کلیههای موجود، و ارزیابی وضعیت قلب و عروق برای اطمینان از توانایی تحمل جراحی.
عوامل روانی و اجتماعی:
اهداکننده باید از نظر روانی و اجتماعی آماده باشد و توانایی حمایت از خود پس از جراحی را داشته باشد.
چگونه می توان اهدا کننده کلیه پیدا کرد؟
برای پیدا کردن اهداکننده کلیه، میتوان از روشهای زیر استفاده کرد:
۱) شبکههای خانوادگی و دوستان: بسیاری از اهداکنندگان کلیه از میان خانواده یا دوستان نزدیک بیمار انتخاب میشوند، زیرا تطابق ژنتیکی بهتری وجود دارد.
۲) برنامههای اهدا کلیه: در بسیاری از کشورها، برنامههای رسمی و بانکهای کلیه وجود دارند که اهداکنندگان ناشناس را به گیرندگان نیازمند متصل میکنند.
۳) بیمارستانها و مراکز پیوند: بیمارستانها و مراکز تخصصی پیوند کلیه معمولاً اطلاعات و مشاوره در مورد فرآیند یافتن اهداکننده را ارائه میدهند.
۴) پلتفرمهای آنلاین: برخی وبسایتها و اپلیکیشنها امکان جستجو برای اهداکنندگان کلیه و برقراری ارتباط با آنها را فراهم میکنند.
این روشها به تسهیل فرآیند یافتن اهداکننده و هماهنگی پیوند کمک میکنند.
اهداکنندگان فوت شده
اهداکنندگان فوت شده نقش مهمی در پیوند کلیه دارند. پس از فوت فرد، اعضای او ممکن است برای پیوند به بیماران نیازمند اهدا شود. فرآیند اهدا از اهداکنندگان فوت شده شامل مراحل زیر است:
۱) تایید اهلیت اهدا: بررسی سوابق پزشکی فرد و تایید عدم وجود بیماریهای عفونی یا سرطانهای فعال که ممکن است بر سلامت گیرنده تأثیر بگذارد.
۲) حفظ و آمادهسازی عضو: کلیهها باید به سرعت پس از فوت برداشت و در شرایط مناسب نگهداری شوند تا کیفیت آنها برای پیوند حفظ شود.
۳) هماهنگی با مراکز پیوند: اعضای اهداشده به مراکز پیوند منتقل میشوند و بر اساس نیاز و تطابق با گیرندگان، پیوند انجام میشود.
اهدا از فوت شدگان میتواند جان بسیاری از بیماران را نجات دهد و به زندگی جدیدی برای آنها منجر شود.
تجربه من از انجام جراحی پیوند کلیه در ایران
فرآیند تطبیق کلیه پیوندی
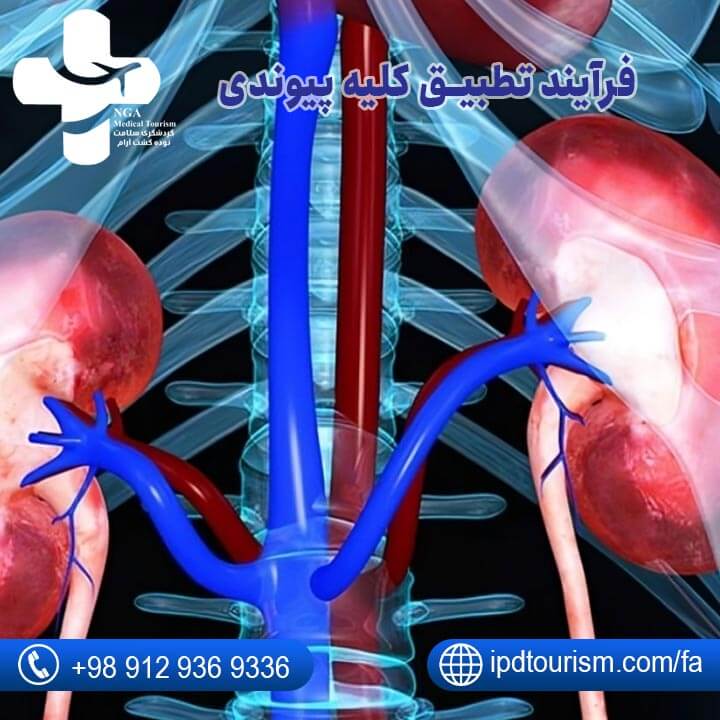
فرآیند تطبیق کلیه پیوندی شامل چند مرحله کلیدی است تا اطمینان حاصل شود که کلیه پیوندی با بدن گیرنده سازگار است و پیوند موفقیتآمیز خواهد بود:
- تطابق گروه خونی: بررسی تطابق گروه خونی اهداکننده و گیرنده برای جلوگیری از واکنشهای منفی.
- تطابق بافتی: انجام آزمایشهای بافتشناسی برای مطابقت بهتر میان بافتهای کلیه و بدن گیرنده.
- آزمایشهای سرم و سازگاری: بررسیهای دقیق برای ارزیابی احتمال واکنشهای ایمنی و رد پیوند.
- ارزیابی سلامتی گیرنده: بررسی وضعیت سلامت گیرنده برای اطمینان از آمادگی بدن برای پذیرش کلیه پیوندی.
این مراحل به تضمین موفقیت پیوند و کاهش احتمال رد پیوند کمک میکند.
عمل جراحی دهنده کلیه
عمل جراحی دهنده کلیه به منظور برداشت کلیه از فرد اهداکننده به صورت جراحی انجام میشود. در این عمل، دهنده تحت بیهوشی عمومی قرار میگیرد و از طریق یک برش جراحی در ناحیه شکم، کلیه سالم برداشته میشود. جراحی معمولاً به روش لاپاراسکوپی یا باز انجام میشود، که روش لاپاراسکوپی کمتر تهاجمی و بهبودی سریعتری دارد. پس از برداشت کلیه، دهنده به بخش ریکاوری منتقل میشود و تحت مراقبتهای ویژه قرار میگیرد تا از بروز عوارض جلوگیری شود. عمل جراحی با هدف حفظ سلامت کلیههای باقیمانده و سلامت عمومی دهنده انجام میشود.
اهدا کننده کلیه چند روز بستری می شود؟
اهدا کننده کلیه معمولاً پس از عمل جراحی برای برداشت کلیه، بین ۳ تا ۷ روز در بیمارستان بستری میشود. مدت زمان بستری ممکن است بسته به وضعیت سلامت عمومی اهدا کننده و نوع جراحی (لاپاراسکوپی یا باز) متفاوت باشد. در این مدت، تیم پزشکی به نظارت بر بهبودی، مدیریت درد و پیشگیری از عوارض احتمالی میپردازد. پس از ترخیص، اهدا کننده نیاز به پیگیری منظم و مراقبتهای ویژه در خانه خواهد داشت.
دریافت کلیه از فرد زنده یا بیمار مرگ مغزی
دریافت کلیه از فرد زنده یا بیمار مرگ مغزی شامل دو منبع اصلی برای پیوند کلیه است.
۱) فرد زنده: کلیه از یک اهداکننده زنده که ممکن است یکی از اعضای خانواده یا دوستان نزدیک بیمار باشد، برداشت میشود. این روش معمولاً با تطابق بهتر و خطر کمتر رد پیوند همراه است.
۲) بیمار مرگ مغزی: کلیه از فردی که دچار مرگ مغزی شده و زندگی او به صورت طبیعی به پایان رسیده است، برداشت میشود. در این حالت، کلیهها پس از تأیید مرگ مغزی و با حفظ شرایط مناسب، برای پیوند آماده میشوند.
هر دو روش به نجات زندگی بیماران نیازمند جراحی کلیه کمک میکند و با استفاده از تجهیزات و تکنیکهای پیشرفته، کیفیت و موفقیت پیوند به حداکثر میرسد.
مراقبت های پس از عمل/ دوران نقاهت بعد از عمل پیوند کلیه
مراقبتهای پس از عمل کلیه شامل مراحل مهمی برای تضمین موفقیت پیوند و بهبودی سریعتر است. در دوران نقاهت، بیمار باید:
۱) مصرف داروهای تجویزی: استفاده منظم از داروهای سرکوبکننده ایمنی برای جلوگیری از رد پیوند و سایر داروهای تجویز شده توسط پزشک.
۲) پیگیری منظم پزشکی: مراجعه منظم به پزشک برای انجام آزمایشهای خون و بررسی عملکرد کلیه پیوندی.
۳) رعایت رژیم غذایی: رعایت رژیم غذایی خاص و محدودیتهای غذایی برای حفظ سلامت کلیه و جلوگیری از عوارض.
4) استراحت و فعالیت محدود: استراحت کافی و محدود کردن فعالیتهای جسمانی به منظور تسریع روند بهبودی و جلوگیری از آسیب به کلیه پیوندی.
۵) مراقبت از محل جراحی: نگهداری بهداشتی از محل جراحی و پیگیری هرگونه تغییر یا علامت غیرعادی.
این مراقبتها به بهبود سریع و موفقیتآمیز عمل پیوند کمک میکند و به بیمار اجازه میدهد تا به تدریج به فعالیتهای عادی خود بازگردد.
خطرات عمل پیوند کلیه/عوارض عمل کلیه
خطرات عمل پیوند کلیه و عوارض عمل کلیه شامل چندین مورد است که باید مورد توجه قرار گیرد:
۱) رد پیوند: یکی از اصلیترین خطرات، واکنش منفی سیستم ایمنی بدن به کلیه پیوندی است که میتواند به آسیب به کلیه و عدم موفقیت پیوند منجر شود.
۲) عفونتها: استفاده از داروهای سرکوبکننده ایمنی میتواند خطر ابتلا به عفونتها را افزایش دهد.
۳) مشکلات مربوط به داروها: داروهای مورد استفاده برای جلوگیری از رد پیوند ممکن است عوارض جانبی داشته باشند، مانند افزایش فشار خون یا مشکلات گوارشی.
۴) مشکلات جراحی: مانند خونریزی، عفونت در محل جراحی، و آسیب به بافتهای اطراف.
۵) مشکلات کلیوی: مشکلاتی مانند عملکرد ضعیف کلیه پیوندی یا نارسایی جدید کلیوی.
آگاهی از این خطرات و پیگیری مراقبتهای پزشکی مناسب میتواند به کاهش عوارض و موفقیتآمیز بودن پیوند کمک کند.
عوارض جانبی داروهای ضد رد پیوند
افزایش فشار خون:
برخی داروها میتوانند باعث بالا رفتن فشار خون شده و نیاز به مدیریت اضافی داشته باشند.
مشکلات گوارشی:
عوارضی مانند تهوع، استفراغ، یا مشکلات معده ممکن است در اثر مصرف این داروها رخ دهد.
ضعف سیستم ایمنی:
داروهای ضد رد پیوند میتوانند سیستم ایمنی را تضعیف کنند و فرد را در معرض عفونتهای مختلف قرار دهند.
نارسایی کلیوی:
در برخی موارد، این داروها ممکن است عملکرد کلیهها را تحت تأثیر قرار دهند و نیاز به پایش منظم داشته باشند.
مشکلات پوستی:
عوارضی نظیر بثورات پوستی یا حساسیت نیز ممکن است به وجود آید.
عمر مفید یک کلیه پیوندی
عمر مفید یک کلیه پیوندی به عوامل مختلفی بستگی دارد و معمولاً بین ۱۰ تا ۱۵ سال است. این عمر مفید تحت تأثیر مواردی مانند تطابق اهداکننده و گیرنده، پیگیریهای پزشکی، و رعایت دستورالعملهای دارویی قرار دارد. با مراقبتهای مناسب و نظارت منظم، برخی از کلیههای پیوندی میتوانند مدت زمان بیشتری کار کنند و عملکرد خوبی داشته باشند. بهطور کلی، مدیریت صحیح و پیگیری منظم میتواند به افزایش عمر مفید کلیه پیوندی کمک کند.
علائم پس زدن پیوند کلیه در طول عمل
در طول عمل کلیه، علائم پس زدن به طور مستقیم قابل مشاهده نیستند، اما برخی نشانههای اولیه ممکن است شامل:
۱) پریشانی در عملکرد کلیه پیوندی: اگر جراح متوجه مشکل در عملکرد کلیه پیوندی شود، ممکن است نشانههایی از عدم تطابق یا مشکل وجود داشته باشد.
۲) خونریزی غیرطبیعی: خونریزی بیش از حد یا غیرطبیعی میتواند به مشکلات در عمل پیوند اشاره کند.
۳) افت فشار خون: کاهش شدید فشار خون ممکن است نشاندهنده مشکل در جریان خون به کلیه پیوندی باشد.
علائم پس زدن پیوند کلیه بعد از عمل
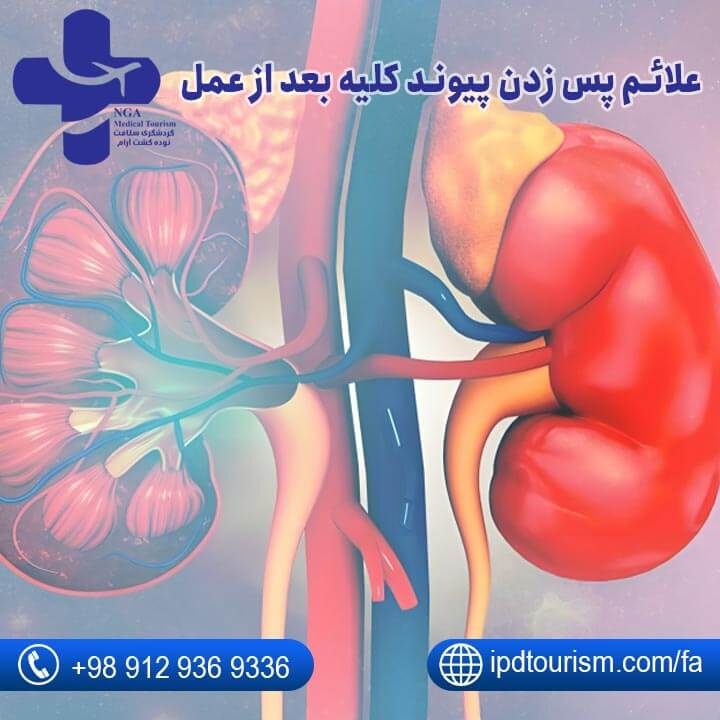
پس از جراحی کلیه، علائم پس زدن شامل موارد زیر است:
۱) تورم و درد در ناحیه پیوند: درد و تورم در محل پیوند که ممکن است به دلیل واکنش منفی بدن باشد.
۲) کاهش ادرار: کاهش میزان ادرار یا عدم وجود ادرار که نشاندهنده کاهش عملکرد کلیه پیوندی است.
۳) تب و عفونت: تب بالا و علائم عفونت مانند قرمزی یا التهاب در محل جراحی.
۴) تغییرات در آزمایشهای خون: افزایش سطح کراتینین و اوره که به کاهش عملکرد کلیه پیوندی اشاره دارد.
۵) خستگی و ضعف عمومی: احساس خستگی و ضعف غیرعادی که میتواند به دلیل عدم عملکرد صحیح کلیه پیوندی باشد.
شناسایی و درمان سریع این علائم توسط تیم پزشکی به حفظ سلامت کلیه پیوندی و پیشگیری از عوارض جدی کمک میکند.
هزینه پیوند کلیه در ایران
هزینه این عمل در ایران معمولاً بین ۱۱۰۰۰ تا ۱۳۰۰۰ دلار است. مدت زمان عمل جراحی حدود ۲ تا ۳ ساعت به طول میانجامد. اقامت در بیمارستان برای دوره بهبودی اولیه ۷ تا ۱۰ روز نیاز است و بازگشت به کار معمولاً حدود ۸ هفته طول میکشد. همچنین، حداقل اقامت در ایران برای تکمیل مراحل درمان و پیگیری، ۱۰ روز است. هزینهها شامل بیهوشی و سایر خدمات عمومی نیز میشود.
بهترین بیمارستان پیوند کلیه در ایران
بهترین بیمارستان پیوند کلیه در ایران به مراکز معتبر و تخصصی در این حوزه اشاره دارد که با استفاده از تجهیزات پیشرفته و تیمهای پزشکی مجرب، خدمات عالی ارائه میدهند. بیمارستانهایی مانند بیمارستان “مسیح دانشوری” در تهران، “شهید بهشتی” و “امام خمینی” با شهرت بالا در زمینه جراحی کلیه شناخته میشوند. این مراکز با تجربه طولانی در انجام پیوندهای موفق، ارائه مراقبتهای پس از عمل و مدیریت عوارض احتمالی، به عنوان بهترینها در این حوزه شناخته میشوند.
علت مرگ بعد از پیوند کلیه
علت مرگ بعد از پیوند ممکن است به چندین عامل مرتبط باشد:
۱) رد پیوند: عدم تطابق یا واکنش شدید سیستم ایمنی بدن به کلیه پیوندی که میتواند به عملکرد کلیه آسیب رسانده و به عوارض جدی منجر شود.
۲) عفونتها: استفاده از داروهای سرکوبکننده ایمنی میتواند فرد را در معرض عفونتهای جدی قرار دهد که ممکن است به مرگ منجر شود.
۳) مشکلات قلبی یا عروقی: اختلالات قلبی یا عروقی که ممکن است ناشی از عوارض جانبی داروها یا شرایط زمینهای باشد.
۴) مشکلات مربوط به عمل جراحی: عوارض ناشی از خود عمل جراحی مانند خونریزی شدید یا آسیب به اندامهای دیگر.
۵) نارسایی کلیوی: عدم موفقیت کلیه پیوندی و عدم توانایی آن در انجام وظایف طبیعی میتواند به مشکلات جدی و در نهایت مرگ منجر شود.
مدیریت دقیق این عوامل و پیگیری منظم پزشکی میتواند به کاهش خطرات و بهبود نتایج پیوند کمک کند.
علت بزرگ شدن شکم بعد از پیوند کلیه
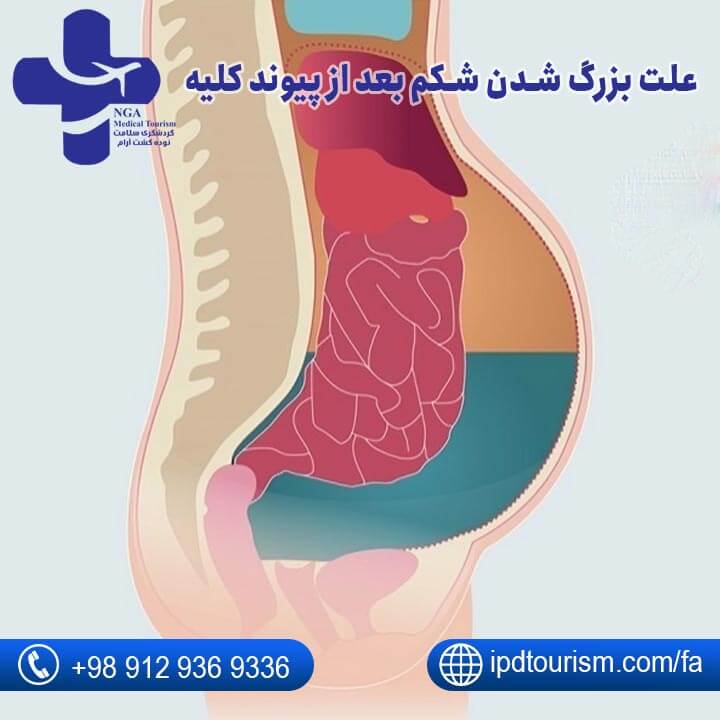
بزرگ شدن شکم بعد از پیوند کلیه ممکن است به چندین دلیل اتفاق بیفتد:
۱) احتباس مایعات: مصرف داروهای سرکوبکننده ایمنی میتواند منجر به احتباس مایعات و تورم در ناحیه شکم شود.
۲) التهاب یا عفونت: التهاب یا عفونت در ناحیه پیوند ممکن است به تجمع مایعات و بزرگ شدن شکم منجر شود.
۳) مشکلات جراحی: عوارض ناشی از عمل جراحی مانند خونریزی داخلی یا تجمع مایعات در ناحیه شکم.
۴) مشکلات گوارشی: اختلالات گوارشی مانند نفخ یا یبوست که میتواند به احساس بزرگ شدن شکم منجر شود.
در صورت بروز بزرگ شدن شکم بعد از جراحی کلیه، مراجعه به پزشک برای بررسی علت دقیق و دریافت درمان مناسب ضروری است.
کراتین بعد از پیوند کلیه
کراتین بعد از جراحی کلیه یکی از شاخصهای مهم برای ارزیابی عملکرد کلیه پیوندی است. سطح کراتینین خون معمولاً برای نظارت بر کارکرد کلیهها استفاده میشود.
- افزایش سطح کراتینین: بالا رفتن سطح کراتینین بعد از پیوند ممکن است نشاندهنده مشکلاتی مانند رد پیوند، اختلال در عملکرد کلیه، یا عفونت باشد.
- پایش منظم: انجام آزمایشهای منظم برای اندازهگیری سطح کراتینین به پزشکان کمک میکند تا عملکرد کلیه پیوندی را تحت نظارت داشته و مشکلات را به سرعت شناسایی کنند.
- مدیریت و درمان: تنظیم داروهای سرکوبکننده ایمنی و پیگیری درمانهای مناسب بر اساس نتایج آزمایشهای کراتینین برای حفظ سلامت کلیه پیوندی ضروری است.
مراقبت و پایش دقیق سطح کراتینین به حفظ موفقیت پیوند و بهبود کیفیت زندگی بیمار کمک میکند.
نتیجهگیری
پیوند کلیه یک روش مؤثر برای درمان نارسایی کلیوی است که میتواند کیفیت زندگی بیمار را بهبود بخشد. انتخاب صحیح اهداکننده، ارزیابی دقیق پیش از عمل، و مراقبتهای پس از پیوند از جمله عوامل کلیدی در موفقیت این روش هستند. نظارت مستمر بر عملکرد کلیه پیوندی، از جمله اندازهگیری سطح کراتینین و مدیریت عوارض جانبی داروها، به حفظ سلامت و عملکرد بهینه کلیه کمک میکند. با توجه به این عوامل و پیگیری مناسب، میتوان به نتایج مثبت و پایدار در جراحی کلیه دست یافت و زندگی بهتری را برای بیماران فراهم کرد.
سوالات متداول
آزمایشهایی مانند گروهبندی خونی، تطابق بافتی، آزمایشهای عملکرد کلیه، و ارزیابی عمومی سلامت برای تعیین آمادگی فرد برای پیوند انجام میشود.
جراحی کلیه از اهداکننده زنده میتواند ایمنتر باشد، زیرا این پیوند معمولاً با کیفیت بهتری از کلیه و تطابق بهتر صورت میگیرد، اما هر دو نوع پیوند، از فرد زنده و از فردی که دچار مرگ مغزی شده است، بهطور کلی نیازمند ارزیابی دقیق و مراقبتهای خاص هستند.
بله، رد پیوند ممکن است در طولانیمدت اتفاق بیفتد. به همین دلیل، مصرف داروهای سرکوبکننده ایمنی و پیگیری منظم با پزشک برای مدیریت و پیشگیری از این مشکل ضروری است.
داروهای سرکوبکننده ایمنی برای جلوگیری از رد پیوند، داروهای ضد فشار خون، و داروهای ضد عفونت ممکن است تجویز شوند.
بله، پس از پیوند، تغییراتی در سبک زندگی و تغذیه ممکن است لازم باشد، مانند محدود کردن مصرف نمک، مایعات، و پیگیری رژیم غذایی خاص.
بله، فعالیتهای ورزشی ممکن است پس از جراحی کلیه محدود شوند تا از آسیب به کلیه جلوگیری شود. پزشک معمولاً برنامههای ورزشی مناسب را برای دورههای بعد از عمل تجویز میکند.
عملکرد کلیه جراحی شده معمولاً در چند هفته تا چند ماه به حالت نرمال بازمیگردد، اما این زمان ممکن است بسته به وضعیت فرد و نحوه واکنش بدن متفاوت باشد.
بله، جراحی کلیه میتواند کیفیت زندگی بیماران مبتلا به نارسایی کلیوی را به طور قابل توجهی بهبود بخشد و نیاز به دیالیز را برطرف کند.
پیشگیری از عوارض شامل مصرف منظم داروها، پیگیری منظم با پزشک، رعایت دستورات مراقبتی و تغییرات سبک زندگی میباشد.
بله، بارداری پس از جراحی کلیه ممکن است نیاز به برنامهریزی و مراقبت ویژه داشته باشد. مشاوره با پزشک متخصص برای مدیریت بارداری در این شرایط ضروری است.